Antomia articulației
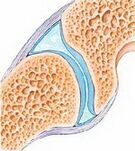
Anatomic, conexiunea este arătată prin conexiunea a două sau mai multe oase. Îmbinarea oferă posibilitatea de a muta suprafețele articulare ale oaselor articulare. Caracteristicile rămase ale articulațiilor (formă, tip de mișcare, sarcină maximă) sunt determinate genetic.
Desigur, toate suprafețele de frecare ar trebui să aibă o acoperire specială și trecute în mod regulat pentru alunecare nestingherită. În articulații, acest lucru este garantat de caracteristicile structurii plăcilor de cartilaj ale articulației și de prezența cavității articulare a lichidului sinovial astfel -numit, care este un lubrifiant biologic. Desigur, cavitatea articulară a articulației trebuie protejată de influențele externe - aceasta este furnizată datorită capsulei articulare, ceea ce înseamnă că cavitatea articulară este etanșă. Membrana mucoasă a capsulei articulare este cea care creează un fluid sinovial care oferă alimentele suprafeței articulare a cartilajului și atinge o alunecare maximă. Desigur, există multe articulații în corpul nostru care oferă diferite tipuri de mișcări, au sarcini diferite și au margini diferite. Mișcările din articulații sunt determinate de structura articulației, un aparat de bandă care limitează articulația și întărește mușchii care sunt legați de tendoane pe oasele articulate.
Cum arată cartilajul articular la microscop?
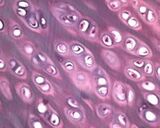
Funcția sintezei colagenului și a substanței principale a articulației se află pe condroblastele astfel -numite. Există, de asemenea, celule cu funcții opuse - dizolvarea colagenului și substanța principală, aceste celule sunt numite condroclaste. Datorită funcționării coordonate a acestor tipuri de celule, articulația se adaptează la încărcăturile plasate pe ea, la o creștere adecvată și la modularea plăcii de cartilaj.
Artroză Ce este asta?
Cauzele artrozei articulațiilor
|
|
De regulă, fețele cu greutate corporală crescută suferă de acest tip de osteoartrită. Doar că articulațiile lor nu sunt proiectate astfel încât să se deplaseze în contextul unei astfel de transporturi marine. Prin urmare, presarea că articulațiile genunchiului unei persoane apar în a treia etapă a obezității atunci când se deplasează, la microtrauma cartilajului. În cele din urmă, acest lucru poate duce la o încălcare a proprietăților glisante ale cartilajului și la o scădere a mobilității comune. În cazul sportivilor, deteriorarea articulațiilor apar, în general, din cauza deșeurilor de presiune ascuțite și frecvente între suprafețele cartilaginoase în timpul încălcării articulațiilor, cu sarcini crescute pe îmbinările neasfaltate. |
|
În aceste condiții, contactul insuficient al suprafețelor articulare ale oaselor poate duce la artroză. În acest caz, întreaga sarcină nu este distribuită uniform de -a lungul suprafeței articulației în timpul mișcării, iar microtrauma se formează în locurile de compresie crescută. Un exemplu de astfel de patologii de unică folosință este: rahită, cifoză, scolioză, fragmentarea necorespunzătoare a oaselor rupte cu oase de extremitate, deformarea în formă de O sau în formă de X a picioarelor. |
|
De regulă, acest mecanism este de a dezvolta osteoartrită în prezența proceselor inflamatorii în organism, cu tulburări circulatorii, tulburări hormonale. Inscavia regenerării (restaurării) cartilajului pierdut, lipsa unei reproiectări constante a țesutului și subțierea treptată a acestuia se bazează pe bază. |
|
După cum știți, este imposibil să vă asigurați că alunecarea uscată a suprafețelor de frecare este uscată. Mediile lichidului sinovial sunt încălcate de suprafețele de frecare și are loc uzura accelerată și inflamația lor, ceea ce agravează și mai mult starea articulației. |
Stadioane de artroză
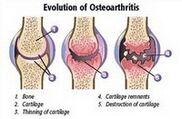
Ca urmare a distrugerii progresive a suprafeței articulare a cartilajului, pacientul are noi simptome, prognoza pentru restabilirea funcției motorii a modificărilor articulare. În funcție de stadiul artrozei, este aleasă metoda tratamentului.
|
|
Se manifestă prin durere și simptome care apar cu un efort fizic intens. După calm, toate simptomele care au apărut în timpul sarcinii dispar. În același timp, volumul de mișcare în articulație nu este limitat, rezistența musculară a membrului deteriorată de arttroză nu se schimbă. Semnele minime de deteriorare a suprafețelor articulare sunt determinate radiologic (este posibilă determinarea îngustării coloanei articulare). |
|
În această etapă, artroza se simte obsesivă. În acest caz, durerea apare nu numai cu un efort fizic mai lung, ci și cu mișcări minore. Calmul nu dă ușurarea dorită, iar în restul restului, nu poate da drumul durerii în articulațiile afectate. Apare rigiditatea mișcărilor, restricția mobilității articulare. Desigur, un astfel de pacient limitează în condiții de mișcări care nu încărcă articulația, mobilitatea care duce la o atrofie a mușchilor corespunzători. Radiograma determină simptomele evidente ale artrozei: deformarea articulațiilor, creșterea oaselor, îngustarea coloanei articulare, apariția creșterii osoase în apropierea decalajului articulației. |
|
În această etapă de mișcare în articulațiile deteriorate, acestea provoacă dureri insuportabile, deoarece sunt grav restricționate la nivelul reflexului. Durerea poate apărea în absența mișcării în articulație. Pacientul ia o poză forțată în care durerea scade. Mișcările sunt posibile doar cu cârje sau gurney. În plus, mobilitatea articulațiilor este grav limitată sau dispare - când apar suprafețele articulare ale oaselor, care se numesc anchiloze. |
Ce articulații sunt mai des afectate de osteoartrită și ce simptome ale leziunii tale?
În funcție de stadiu, simptomele osteoartritei sunt schimbate. Și în funcție de cauza apariției, adecvarea tratamentului și a stării generale, dinamica procesului poate varia semnificativ. Unele forme se caracterizează printr -o lipsă mai lungă de progres - dacă nu există o deteriorare a stării conexiunii de zeci de ani. În alte cazuri, simptomele și pierderea treptată a mobilității articulare cresc rapid.
Tratamentul osteoartritei
Tratamentul medicamentos
Medicamente anti -inflamatorii nonsteroidale (ANSAID). Aceste medicamente intervin într -un lanț de reacții chimice în cartilaj, ceea ce duce la inflamație locală. Odată cu inflamația, consumul de cartilaj are loc, durerea, puterea țesutului cartilaj în timpul mișcării scade. Utilizarea medicamentelor antiinflamatorii reduce sau elimină durerea, împiedică scurgerea lanțurilor, ceea ce duce la accelerarea procesului de restaurare a cartilajului.
Pregătirile există sub formă de tablete, lumânări rectale și pulbere. Selecția tacticii medicamentului și tratamentului este determinată de medicul aplicabil de către un specialist specific, în funcție de severitatea bolii, de dinamica procesului și de bolile asociate.
Perioada de acțiune centrală (opioide) . De regulă, reprezentanții acestui grup aparțin medicamentelor opioide. Aceste medicamente cresc pragul de sensibilitate la durere. Din acest motiv, durerea articulațiilor deteriorate este redusă semnificativ.
Medicamente care accelerează restaurarea țesutului cartilaj al articulațiilor (condroprotectoare). De fapt, aceste medicamente sunt elemente structurale ale cartilajului în sine și, prin urmare, au un efect activant asupra restaurării sale.
Aceste substanțe organice în cantități mari sunt localizate în cartilajul intercelular. Mecanismul dvs. de acțiune nu este în prezent examinat la nivel molecular. Este dovedit un efect pozitiv asupra activității de restaurare a țesutului cartilajului pe fundalul tratamentului efectuat. Acest medicament activează sinteza substanțelor speciale din compoziția matricei intercelulare a cartilajului - prototoglicani și hialuronat. În același timp, procesele de absorbție ale țesutului articular sunt reduse semnificativ. Suprimarea anumitor procese chimice este eliminată din reacția de inflamație în țesuturi, ceea ce reduce deteriorarea cartilajului și severitatea sindromului durerii. De regulă, utilizarea acestui grup de medicamente are loc pe termen lung - la câteva săptămâni după începerea administrării regulate a medicamentului. O combinație a acestor două medicamente este utilizată mai des în schema de tratament. Cu toate acestea, studiile clinice nu au confirmat creșterea eficacității tratamentului atunci când se utilizează o combinație de medicamente în comparație cu tratamentul unuia dintre condroprotectori. Tratamentul cu aceste medicamente este generat de cursuri lungi de la 6 la 12 luni. Un dezavantaj esențial este adăugat la toate avantajele acestor medicamente - costurile ridicate de tratament și o perioadă lungă de tratament.
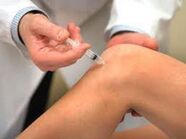
Tratament chirurgical
În tratamentul osteoartritei, articulația genunchiului poate fi utilizată atât operații artroscopice (scăzute -traumatice), cât și operații extinse. În funcție de starea articulației, de starea generală a pacientului, de dispozitivele disponibile și de abilitățile specialistului, tipul de companie este determinat individual de medic. O decizie cu privire la necesitatea unei operații ar trebui să precede o examinare completă, o încercare de a trata tratamentul medical și consimțământul pacientului.
Cu o operație artroscopică, este posibilă eliminarea unei părți din cartilajul articular deformat pentru a avea ca rezultat netezimea suprafeței, îndepărtarea fragmentelor de cartilaj, creșterea oaselor, fragmente de ligamente deteriorate sau țesut de cartilaj. Aceste procese sunt realizate prin acces prin microunde sub forma genunchiului. În timpul funcționării sunt utilizate dispozitive speciale (artroscop) care transmit informații video către un monitor special. Un manipulator cu o varietate de duze este introdus în cavitatea articulației printr -o gaură suplimentară, care este schimbată în funcție de stadiul și tipul de funcționare.
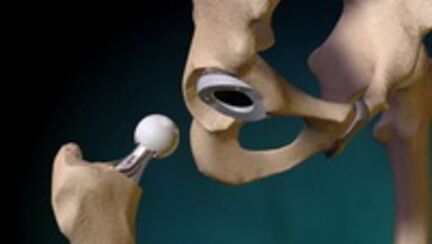
Cu toate acestea, nu trebuie presupus că protezele comune sunt un mijloc universal pentru rezolvarea articulațiilor articulațiilor pentru osteoartrită sau alte deteriorări ale articulației. Înainte de operații, pacientul s -a pregătit mai mult, iar după operație, se efectuează o dezvoltare treptată lungă a articulației operate. Prin urmare, succesul acestor operațiuni depinde în principal de competența medicului participant și de responsabilitatea pacientului.
Ce gimnastică poate fi efectuată cu osteoartrită?
Când durerea slăbește și mobilitatea articulației se îmbunătățește, începeți să efectuați exerciții cu diferite gimnastice. Cursuri în piscină.
În niciun caz, nu ar trebui să oferiți sarcini excesive pentru articulația afectată la mișcări ascuțite și intensive. Este mai bine să te ocupi de un specialist. Terapia de antrenament și un antrenor special instruit înțeleg ce exerciții sunt necesare pentru leziuni ale diferitelor articulații. De exemplu, pentru coxartroză (artroza articulației șoldului) este necesară pentru a restabili unghiul coapsei și abdicarea acesteia și cu gonar trandafir (osteoartrita articulației genunchiului) - flexie și expansiune.
Osteoartrita poate fi tratată cu remedii populare?

Cu toate acestea, unii oameni pot reduce durerea și pot îmbunătăți boala, în special în stadiile incipiente ale artrozei:
Luați 2 linguri de frunze de tocat, maro. Turnați 500 ml de apă clocotită. Trece într -o oră.
Faceți o perfuzie de 100 ml de trei ori pe zi înainte de mese.
Se macină capul de varză. Bea într -un mortar. Apăsați sucul cu un storcător.
Pentru a impregna o bucată de materie cu suc de varză și stabilirea unei comprese pe zona conexiunii afectate. Acest lucru ajută la reducerea durerii. Puteți purta o compresă nu mai mult de 3 zile, apoi faceți una nouă.
Trebuie să urmăresc o dietă cu osteoartrită?
| Produse recomandate | Produse care ar trebui evitate |

|
|
Cum selectez RAD -uri de genunchi pentru osteoartrită?
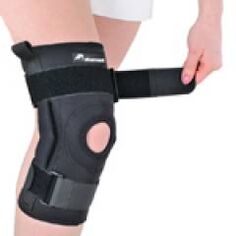 Un astfel de comutator al genunchiului este potrivit dacă osteoartrita nu însoțește dureri foarte severe. De asemenea, este prescris pentru răni în timpul reabilitării.
Un astfel de comutator al genunchiului este potrivit dacă osteoartrita nu însoțește dureri foarte severe. De asemenea, este prescris pentru răni în timpul reabilitării.
Este posibil să masați cu osteoartrită?
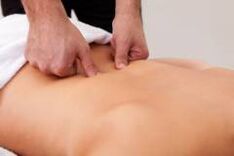
Sarcini de masaj pentru artroză :













































